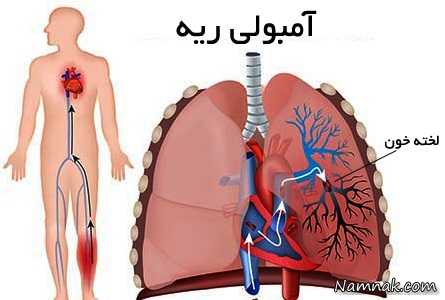
آمبولی ریه
آمبولی ریه (Pulmonary Embolism)
در آمبولی ریه، جریان خون به ریه در اثر ترومبوز (لخته خون)، هوا یا تکه چربی که در شریان گیر کرده است، مسدود شده و تبادل گازی به مخاطره می افتد.
بیماران مستعد تشکیل لخته، دچار تجمع خون یا آسیب دیواره عروق بوده یا داروهایی مصرف می کنند که ریسک تشکیل ترومبوز را افزایش می دهند. ترومبوز عموماً در عروق اندام های تحتانی یافت می شود .
آمبولی چربی بیشتر از ناحیه یک شکستگی استخوانی پایه ریزی میشود. لخته خون یا آمبولی چربی از راه جریان خون و با گذشتن از قلب به یکی از سرخرگهای خونرسان بافت شُش راه یافته و در آنجا مستقر میگردد. آمبولی ریه در هر سنی ممکن است رخ دهد ولی در بزرگسالان رایجتر است.
وقتی ترومبوز کنده شده و به سمت جریان خون محیطی حرکت می کند، آن را آمبولی می گویند. با توجه به سایز شریان و سایز آمبولی گیر کرده در آن، بخشی از ریه جریان خون نداشته و عملکرد آلوئولی آن از دست می رود. همانطور که خونرسانی بخشی از ریه ها مختل می شود، آلوئول ها کولاپس شده و آتلکتازی رخ می دهد.

پیش آگهی
وجود یک ناحیه کوچک آتلکتازی را می توان رفع کرده و عملکرد ریوی را به وضعیت نرمال رساند. اما هر چه آمبولی بزرگتر بوده یا به شریان ریوی اصلی نزدیک تر باشد، نتایج کشنده تر است.
ممکن است بیمار به مصرف دائمی ضد انعقادها نیاز داشته باشد، اگر حملات تکراری داشته یا آمبولی در اثر اختلال انعقادی زمینه ای باشد.
شوک و افت فشارخون پایدار، نشانهی شناسایی بیماران در معرض خطر بالا برای عوارض جانبی است. براساس آمار مرکز بینالمللی ثبت آمبولی ریوی، میزان مرگومیر در میان بیماران ناپایدار ازلحاظ همودینامیک نزدیک به ۵۸ درصد و در میان بیماران پایدار ازلحاظ همودینامیک حدود ۱۵درصد بود.
بیحرکتی به دلیل بیماری عصبی، سن بیشاز ۷۵ سال، بیماری قلبی یا تنفسی و سرطان، عوامل خطرساز مرگ درمیان بیماران مبتلا به آمبولی ریوی حاد هستند. مدل پیشآگاهی با ترکیبی از عوامل خطر فردی بهدستآمده است و بهنظر میرسد در شناسایی بیماران با پیشآگاهی مطلوب، امیدوارکننده باشد.
علائم و نشانه های تشخیصی
- تندی تنفس و کوتاه شدن نفس ها و احساس تنگی نفس
- شنیدن صدای رال ( کراکل ) ریوی
- شنیدن صدای دوم قلب
- تندی ضربان قلب ( بیشتر از 100 تپش در دقیقه )
- تب اندک ولی بیش از °37.8
- تعریق شدید ( دیافورز )
- شنیدن صدای گالوپ s3 یا s4 ( صدای سوم و چهارم قلب )
- سنکوپ (غش کردن یا حالت غش پیدا کردن)
- همراه بودن علایم و نشانه های بالینی ترومبوفلبیت
- تورم و درد اندام زیرین ( اگر باشد معمولا قبل از سایر علایم نیز دیده می شود )
- شنیدن صدای سوفل قلبی
- سیانوز ( آبی یا کبود شدن انتهای انگشتان ، لب ها یا صورت و مخاط ها به علت کمبود اکسیژن خون )
- درد قفسه سینه
- سرفه (گاهی همراه با خلط خونی)
- بروز ادم حاد ریه
عوامل مستعد کننده:
لخته شدن خون در سیاهرگهای عمقی. این حالت هر زمان که خون در داخل رگ تجمع یافته و به خوبی جریان نداشته باشد میتواند ایجاد شود. عوامل تشدید کننده بیماری
- سن بالای ۶۰ سال
- هرگونه آسیب یا بیماری نیازمند استراحت طولانی در بستر
- نشستن در یک حالت ثابت به مدت طولانی برای نمونه در مسافرت با هواپیما
- جراحی گذشته
- نارسایی احتقانی قلب
- اختلالات ریتم قلب
- پرخونی پلی سیتمی
- کم خونی همولیتیک
- شکستگی استخوان
- چاقی
- مصرف دخانیات
- بارداری
- مصرف قرصهای ضد بارداری به ویژه در خانمهای سیگاری
- فشار خون بالا
- سرطان که شایعترین آن سرطان پانکراس است
- وجود کاتتر های ورید مرکزی
تست های تشخیصی
♦ در رادیوگرافی قفسه سینه ممکن است اتساع شریان ریوی یا پلورال افیوژن دیده شود.
♦ اسکن ریه نشانگر عدم تطابق تهویه – پرفیوژن است
♦ CT اسکن هلیکال وجود لخته در شریان های ریوی را نشان می دهد
♦ آنژیوگرافی ریوی نشانگر وجود لخته است
♦ گازهای خون شریانی کاهش فشار اکسیژن (PaO2) و دی اکسید کربن (PaCO2) را نشان می دهد، به سایز لخته بستگی دارد.
♦ زمانی که واقعه ترمبوآمبولی رخ می دهد، D-dimer مثبت می شود.
♦ سونوگرافی اندام تحتانی غالبا برای آزمایش وجود ترومبوز انجام می شود.
درمان
درمان روی رفع نیاز اکسیژن بدن، پیشگیری از بزرگ شدن یا حرکت لخته، پیشگیری از تشکیل لخته های جدید متمرکز است.
♦ تجویز اکسیژن مکمل
♦ تجویز داروهای ترومبولیتیک برای ارتقای شانس تجزیه لخته های موجود: اوروکیناز، آلتپاز
♦ تجویز ضد انعقادها برای پیشگیری از تشکیل لخته های بعدی: هپارین، وارفارین
♦ تجویز مسکن برای کنترل درد و کاهش تقاضای اکسیژن میوکارد : مورفین
♦ درج فیلتر ورید اجوف از طریق جراحی در بیماران منتخب برای پالایش لخته ها و جلوگیری از سفر آنها به از اندام های تحتانی و ورید اجوف تحتانی به سمت ریه ها
♦ استراحت در تخت برای پیشگیری از جدا شدن ترومبوز از اندام های تحتانی
♦ تخلیه آمبولی از طریق جراحی در بیماران منتخب در صورت لزوم
تشخیص های پرستاری
♦ اختلال تبادل گازی
♦ پرفیوژن ناموثر بافتی
♦ اضطراب
مداخلات پرستاری
♦ وضعیت قلبی عروقی از نظر ریت، ریتم، صدهای قلبی و نارسایی نبض پایش شود
♦ گازهای خون شریانی از نظر تغییرات و کاهش اکسیژناسیون پایش شود (طریقه صحیح تهیه نمونه خون شریانی)
♦ پالس اکسیمتری از نظر اشباع اکسیژن پایش شود
♦ بیمار در وضعیت فاولر کامل گذاشته شود
♦ از بیمار بخواهید تمرینات چرخیدن، سرفه و تنفس عمیق انجام داد تا حرکت هوا بهبود یابد
♦ ریت تنفسی، تلاش تنفسی، استفاده از عضلات فرعی، رنگ پوست و صداهای ریوی پایش شود
♦ موارد زیر به بیمار آموزش داده شود:
» اجتناب از نشستن یا ایستادن بلند مدت برای کاهش شانس تشکیل لخته
» اجتناب از روی هم انداختن پاها برای اجتناب از انقباض عروق اندام تحتانی، کاهش شانس تشکیل لخته
» طریقه شناسایی عوارض جانبی داروهای ضد انعقاد از قبیل خونریزی یا خونمردگی
» آمبولی ریه از عوارض جانبی استفاده نادرست ضد بارداری های هورمونی بوده و از راه های پیشگیری از بارداری دیگری در آینده استفاده کند.
- از استراحت طولانیمدت در بستر در بیماری خودداری کنید. در دوره نقاهت از جوراب کشی بهرهگیری کنید (چه در هنگام استراحت در بستر و چه در هنگام برخاستن از بستر)
- پس از جراحی هر چه زودتر حرکت اندامهای زیرین و راه رفتن را آغاز کنید.
- خودداری از کاربرد دخانیات، به ویژه در خانمهای ۳۵ سال به بالا که قرص ضد بارداری مصرف میکنند.
- دوری از جراحیهای غیر ضروری. در این موارد از روشهای دیگری به جز جراحی بهرهگیری کنید.
- در سفر هر ۱-۲ ساعت زمانی ایستاده و راه بروید.
- مصرف یک قرص آسپرین در روز میشود نقش پیشگیری کننده در این زمینه داشته باشد؛ در این باره با پزشک خود مشورت کنید.
منابع:
ویکی پدیا
parastar.info
pezeshkyemrooz.com



 ♦
♦ 
